- 東京都
国家公務員共済組合連合会
虎の門病院
- 動画あり

一次脳卒中センターコア施設特集
急性期から難治性の希少疾患まで幅広く対応
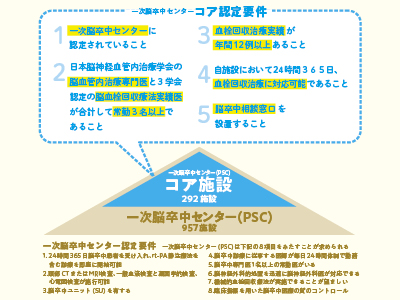
脳卒中は発症から治療まで一刻一秒の猶予も許さない非常に危険な脳血管疾患。日本脳卒中学会が認定する一次脳卒中センター(PSC)は24時間365日、救急搬送された患者への集中治療を担う医療機関だ。
このPSCの認定要件に加え、血栓回収療法の実績が年間12例以上、自施設で24時間365日血栓回収療法に対応可能など5項目の条件をクリアすると、PSCコア施設に認定される。いわば選び抜かれた医療機関だ。その1つ、東京・港区にある虎の門病院で話を聞いた。
外科も内科も共にみて総合的に診断、治療すべき
東京都港区にある「虎の門病院」は脳卒中センターを併設、一次脳卒中センターコア施設として先端機器による手術支援システムを駆使、脳血管障害の治療にあたっている。
脳神経内科部長で脳卒中センター長の上坂義和医師は早くから脳梗塞などの脳血管障害の治療について、各診療科の連携の必要性を重視。同院の脳卒中センターを立ち上げた。
「当時、脳神経血管内治療科の先生と日頃から話し合っていました。それは、脳卒中の治療は偏って治療するものではない。外科も内科も共に見て、両者が意見を交え、総合的に診断・治療すべきではないかと考えたのです」
術後、患者のQOLを高める医療ケアが必要
脳卒中センターを率いる牽引者として、上坂医師は脳卒中の患者をこうみている。
「脳卒中で搬送されてくる患者さんは、脳血管の障害以外にも、不整脈など、さまざまな病気を抱えているケースが多く見られます。いろいろな合併症の末に脳卒中を起こす方もいるのです」
脳卒中をはじめ脳血管障害は、著しくADL(日常生活動作)を阻害する。治療後の、その先の医療にも腐心すべきと上坂医師は指摘する。
「ADLを改善する医療も必要でしょう。そのためにも、病状以外にも家族背景、誰が介護を担当して、お住まいの環境は戸建てかマンションなのか、バリアフリーな設計か、坂の有無などを考慮に入れ、患者さんを含めたご家族全員のQOLを上げられる医療を提供するように努めています」
脳卒中のうち、脳梗塞は患者数が最も多い疾患だ。脳の血管に血の塊、血栓が詰まり、細くなるなどして、ある日突然血流が途絶える。脳内に十分な酸素やエネルギーが供給されず脳細胞が壊死する。一度死滅した脳細胞は元には戻らない。
センターでは脳梗塞に対し、基準を満たせば、脳神経内科が血栓を溶かすt-PA静注療法をする。しかし、太い血管に詰まった大きな血栓などは、迅速に脳神経血管内治療科へ引き継ぎ、血栓回収療法を施す。ステント型回収器もしくは吸引型回収カテーテルで詰まった血栓を引き抜き、血流を再開させる。
センターでは複数の医療機関で情報共有できるアプリを導入。搬送先の選定が迅速になり、同院における緊急治療を円滑にしている。
救急搬送された患者を該当する科へ迅速に振り分け
「救急搬送されてくる患者さんに脳出血があれば脳神経外科、脳梗塞ならば脳神経内科、もしくは脳神経血管内治療科と、該当する診療科へと振り分けます。当直、もしくはオンコール体制を取り、どんなタイプの脳卒中にも、迅速に対応できるようにしています」と話すのは、同センターで治療にあたる脳神経外科部長の原貴行医師だ。
「最初にすべきはすばやい診断です。この脳卒中が脳梗塞もしくは脳出血によるものかで治療方針が大きく変わるからです。脳卒中患者の半数を占める脳梗塞が疑われる場合、早期の診断と治療開始が特に重要となるため、早期の脳梗塞を検知できるMRI検査を24時間行えるようにしています」
 脳卒中急性期のための専用病床(SCU)9床(個室5床、大部屋1室4床)で万全の受け入れ態勢
脳卒中急性期のための専用病床(SCU)9床(個室5床、大部屋1室4床)で万全の受け入れ態勢 手術中にCT撮影や血管撮影ができるハイブリッド手術室
手術中にCT撮影や血管撮影ができるハイブリッド手術室
診療科の垣根を越えてテーラーメード治療を実践
脳卒中センターの外科では、脳動脈瘤破裂によるくも膜下出血において、脳神経外科と脳神経血管内治療科で協議して、開頭クリッピング術かコイル塞栓術かを決定している。「施設によっては、開頭クリッピング術もしくはコイル塞栓術のどちらかに偏った治療を行っていますが、当院では患者さんに最適なテーラーメード治療を提供しています」と原医師は語る。
脳神経外科ではハイブリッド手術室において、術中血管撮影や術中CT撮影を行いながら、確実性の高い外科手術を行なっている。「他の病院で治療困難といわれた方も積極的に受け入れています。セカンドオピニオンとしてでも構いませんので、ぜひ気軽に相談に来ていただければと思います」と原医師は語った。
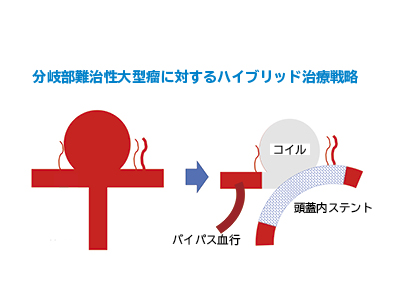
脳と脊髄に起こる動静脈奇形も治療が可能
「こうした低侵襲治療に24時間対応できるのが当院の強み」と語るのは脳神経血管内治療科部長の鶴田和太郎医師だ。
「治療件数が豊富で経験値の高さも当院の特色。末梢の細い血管での治療を可能にするガイドワイヤーやマイクロカテーテルの卓越した誘導技術も特徴です。動脈瘤の出血予防では、従来のコイル塞栓術に加え、フローダイバーターステントを用いた治療も可能になっています。動脈瘤の大きさや形状に合わせて、適切な治療法を選択することが重要です」
同科では脳内や脊髄で発症した動静脈奇形にもしっかり対応している。
「脳を覆う硬膜にある動脈と静脈が毛細血管を介さずに直接つながってしまうこと(動静脈シャント)で静脈還流障害が起き、脳梗塞や、くも膜下出血を起こすのが硬膜動静瘻。これと同じものが脊髄にもできるのです。希少疾患ですが、脊髄硬膜動静脈瘻にも接着剤のような液体塞栓物質を注入して血管を塞ぎ、治療します」
こうした高度な医療を可能にしているのは、鶴田医師曰く「医師がしっかりとした、解剖の知識を持っていることです」と明言する。
「動脈と静脈が直接吻合する、難治性の動静脈シャント疾患に対峙するには、血管同士が豊富につながっているネットワークを熟知する必要があります。技術プラス、詳細な解剖の知識が、私たちが持つ強力な武器といっても過言ではありません」
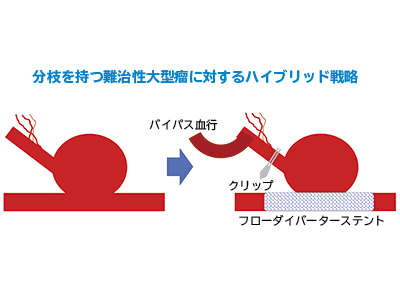
ハイブリッドストラテジーで分岐部動脈瘤を血栓化
通常、他院で治療困難とされた脳動脈瘤に対しては、開頭と血管内手術を融合したハイブリッドストラテジーを駆使して治療にあたる。
「それが難治性の分岐部動脈瘤や太い分枝を持つ動脈瘤です。瘤の壁の弱い部分から脳の後方に血液を送る血管(後交通動脈)が分かれていて、その動脈瘤を治療できないケースがあります。当院では脳神経外科が後交通動脈の先をバイパスして血流を確保した後、血管と動脈瘤をクリップで遮断。次に脳神経血管内治療科が血流改変ステントであるフローダイバーターを留置して、動脈瘤を血栓化させるのです」(鶴田医師)
脳卒中センター長・脳神経内科部長
上坂 義和
うえさか よしかず
1987年東京大学医学部卒業。東京大学医学部附属病院内科、三井記念病院内科などでの勤務を経て、1994年虎の門病院脳神経内科。国立国際医療研究センター神経内科医長を務めたのち、2009年より現職。

脳神経外科部長
原 貴行
はら たかゆき
1995年東京大学医学部卒業。専門は脳動脈瘤手術、血管バイパス術、もやもや病、頸動脈内膜剥離術といった脳血管障害など。2010年より現職。

脳神経血管内治療科部長
鶴田 和太郎
つるた わたろう
1998年筑波大学医学専門学群卒業後、同大学脳神経外科に入局。2014年筑波大学脳神経外科脳卒中予防・治療学講座准教授に就任。2015年フランスのHopital FOCHにてシャント疾患に対する脳血管内治療を学び、2016年11月から現職。

Information
44診療科、16センター開設
〒105-8470
東京都港区虎ノ門二丁目2番2号
TEL:03-3588-1111