投稿日: 2024年4月23日 17:00 | 更新:2024年5月16日11:44

大腸がんについて
国内で最も多いがんである大腸がん。40~50代から増え、高齢になるほど羅患率が高まります。早期のがんであれば根治も十分に可能なので、定期的な検査を心がけましょう。ロボット支援手術や化学放射線療法など、新たな治療法も進歩し、進行したがんでも寛解への道が広がっています。
疾患の特徴
早期発見すれば根治も可能。怖がらず定期的に検査を!
国内で最も多いがんである大腸がんは、40~50代から増加し、高齢になるほど羅患率が高まります。ただ、近年の世界的傾向としては30代の若い患者さんも増加中で、原因解明が急がれています。
発生要因としては、生活習慣の欧米化による高脂肪・低繊維食をはじめ、飲酒、喫煙、肥満などが一般的に挙げられます。また、「リンチ症候群」や「家族性大腸腺腫症」など、特定の遺伝子の問題による遺伝性疾患も一部にあるため、家族歴(近親者の既往歴)にも注意しましょう。
大腸がんは、痛みなどの症状が少なく自覚するのが難しい一方、早期に発見できれば十分に根治が目指せます。しかし、進行すると他の臓器に転移する可能性もあり、5年生存率も大幅に低くなります。
とにかく早期発見が大切ということで、厚生労働省では、発生率が高まる40歳以上の方に対し、年1回の大腸がん検診(問診・便潜血検査)を推奨。多くの自治体では一部の自己負担のみで検査が受けられるので、ぜひ調べてみましょう。
確定診断においては大腸内視鏡検査を行います。肛門から内視鏡を挿入して大腸全体を詳しく調べることで、早期発見に役立ち、生存率向上につながります。内視鏡検査は辛いというイメージもありますが、鎮静剤や鎮痛剤などの併用によって、以前よりも苦痛が軽減されています。
また、近年注目を集めているのが、大腸CT検査。炭酸ガスを注入し、腸管を膨らませてCT撮影を行います。精度は内視鏡検査に劣りますが、多少の便が残っていても実施可能なため下剤の量が少なく済み、より敷居の低い検査といえます。
定期的な検査が大切なのはもちろんですが、すでに血便や下血などの症状が頻繁にあるようなら危険信号。がんの進行も疑われるので、早急に受診しましょう。
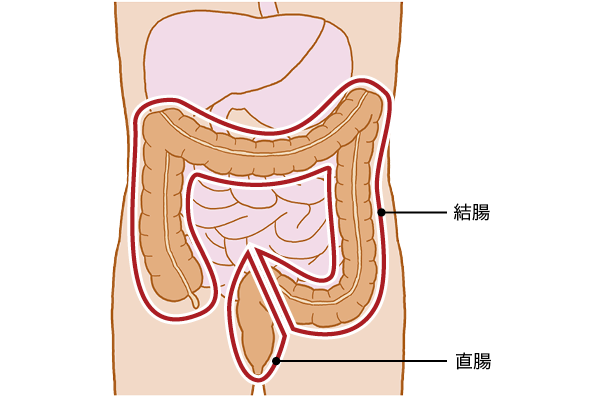
●結腸がん
大腸のうち、直腸や盲腸以外の大部分が結腸と呼ばれ、さらに上行結腸、横行結腸、S状結腸という各部位に分かれる。この中でもっとも多く発生するのは、直腸に近いS状結腸でのがんで、日本人の大腸がん全体の30~40%に及ぶ。
●直腸がん
日本人の大腸がん全体の40~50%ともっとも多い。生活習慣の欧米化による腸内環境の悪化、便秘などの影響が特に大きい。血便の症状が見られる場合は、痔との混同に注意し、早期の受診が必要。
(黒柳 洋弥)
主な治療法
腹腔鏡下手術が主流となりロボット支援手術も増加
大腸がんは、肛門近くに生じる直腸がんと、盲腸からS状結腸までの部位に発症する結腸がんに分かれます。治療法は、がんの種類や進行度などを考慮して選ばれます。
早期がんに有効なのが、大腸の内部から病変を切除する内視鏡治療です。開腹のない内科的治療なので、体への負担が少なくて済みます。
がんが進行している場合は外科での治療が必要となり、開腹手術か腹腔鏡下手術が行われます。腹腔鏡下手術は、内視鏡の一種である腹腔鏡と手術道具を、数カ所の小さな切開部から挿入して行うもので、患者さんの負担は大幅に軽減されます。
また、近年注目を集めているのがロボット支援手術。アームの先端の機器が精密な動きで手術を行います。腹腔鏡下手術と同じく小切開で済み、出血が抑えられるほか、臓器周辺の自律神経へのダメージも抑制できます。特に直腸がんは、狭い骨盤内の、周囲が重要な神経や臓器に囲まれた場所だけに手術の難易度が高く、その改善策として重宝されています。2018年に直腸がん手術で保険適用となり、導入する医療機関が急増。22年からは結腸がんも保険適用となり、今後はさらに普及が進むはずです。
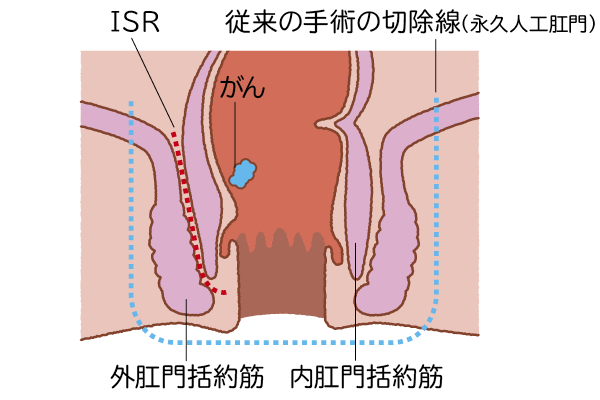
肛門近くの直腸がんに対しては、肛門括約筋の切除を一部にとどめたISR(括約筋間直腸切除術)を行う場合もあります。肛門の機能が温存でき、人工肛門への代替が避けられます。ただし術後に再発や排便障害を起こすこともあるため、医師とよく相談して治療を進めましょう。
機能温存と根治を両立する化学放射線療法も進歩
手術で大きく切除することが難しい、肛門に近い下部直腸がんでは、術後の局所再発という問題がありました。しかし、手術の前に化学療法(抗がん剤)と放射線療法を組み合わせて行い、がんを小さくする術前化学放射線療法が普及。これにより、局所再発を減らし根治性を高める一方で、肛門温存などの機能温存も可能になりました。
今後はこうした複数の手法を組み合わせた治療がさらに広がっていきそうです。
治療法の種類
内視鏡治療
◎ポリペクトミー
◎EMR(内視鏡的粘膜切除術)
◎ESD(内視鏡的粘膜下層剥離術)
手術
◎開腹手術
◎腹腔鏡下手術
◎ロボット支援手術
◎ISR(肛門括約筋間直腸切除術)
肛門に近い直腸がんに行われる
化学療法
◎術前化学放射線療法
◎術後補助化学療法など
(黒柳 洋弥)
内視鏡治療について
早期の大腸がんには、胃がんと同様に、内視鏡を用いた侵襲性の低い治療が行われます。ただし胃壁よりも大腸の腸壁は薄いため、合併症を起こさずに病変を切除するには高い技術が必要です。また、治療法の判断には内科と他科の連携も重要なので、その点も医療機関選びの指針としましょう。
合併症を防ぐには高い技術が必要。連携体制にも注目
大腸がんでも、胃がんと同様に極早期の症例に対しては、開腹せずに内視鏡を用いて切除する治療が行われており、体への負担や入院期間を抑えられます。また、肛門に近い部分に生じたがんで、手術では人工肛門となるようなケースでも、早期の段階であれば、機能を温存したままで切除が可能です。
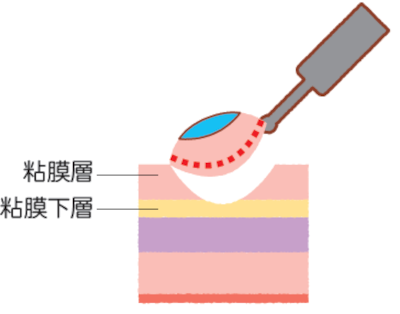
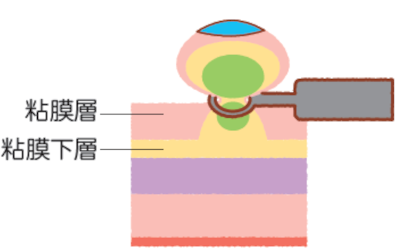
大腸がんの内視鏡治療では、病変を薬液注射で持ち上げたうえで、ループ状のワイヤー(スネア)で焼き切るEMR(内視鏡的粘膜切除術)と、高周波ナイフで粘膜下層からはぎ取るESD(内視鏡的粘膜下層痔剥離術)が主に行われています。
また、将来がん化する可能性のあるポリープに対して、注射をせずEMRよりも簡易なポリペクトミー(ポリープ切除術)や、電気を用いた通電を行わない、コールドスネアポリペクトミーが行われることがあります。
EMRとESDでは、後者の方が難易度が高く、特に大腸の腸壁は胃壁よりも薄いため、穿孔などの合併症を起こさないように病変だけを切除するには、医師の高い技術と経験が重要です。そのため、ESDの症例数は医療機関選びの指標になり得ます。内視鏡治療の症例数を参考にするとよいでしょう。注意したいのは、がんのできた場所や大きさによっては、難易度が非常に高くなることです。場合によっては、早期がんであっても手術を勧められることもあるかもしれません。
また、粘膜下層浸潤がんでは、浸潤の程度により内視鏡治療か手術かの選択が異なってきます。正しい判断を行うには、内科と外科の連携が取れた総合的な治療体制が必要です。患者さん自身が適切な治療かどうかを知るためにも、十分な説明をしてくれる医療機関で受診しましょう。
ESD(内視鏡的粘膜下層剥離術)とEMR(内視鏡的粘膜切除術)
●ESDのメリット
◎大きな病変であっても、一括切除が可能であり、切除後の再発率を低く抑えることができる。
◎切除後の病理診断が正確に行える。
◎がんを切除後もQOL(生活の質)は変わらない
●EMRのメリット
◎短時間で治療でき、治療自体の安全性は高い。
◎粘膜層だけを切除するため、サイズが小さいものであれば、外来での治療も可能である。
◎胃や食道の早期がんに対して完治を目的として行われる。
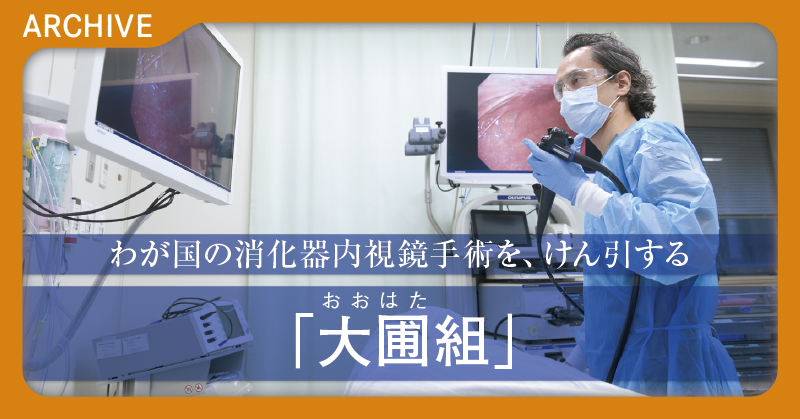
(大圃 研)
医療機関選びのポイント
POINT1 腹腔鏡下手術では技術認定医の在籍を確認
侵襲性が低く、大腸がんでも広く行われるようになった腹腔鏡下手術ですが、これには高い技術が必要です。在籍する医師が日本内視鏡外科学会の技術認定医を取得していることが、一つの目安になるでしょう。複数の医師が携わる場合には、取得者の割合も確認を。
POINT2 直腸がん手術の場合は、特に症例数が重要
直腸がん手術では根治だけでなく、排便・排尿・性機能などの機能温存も大切。やはり技術と経験が必要なので、結腸がん以上に直腸がんの症例数を重ねている医療機関がおすすめです。かかりつけ医からの紹介なども活用し、柔軟な対応をしてくれる医師を探しましょう。
POINT3 治療の選択肢を提示してくれる施設を選ぼう
多様化した大腸がんの治療法。それぞれの利点や問題点をしっかり説明し、治療の選択肢を提示してくれる医療機関は信頼できます。また、高齢者や他の疾患を併発している方に対しては、複数の診療科が密に連携し、適切な方針を示してくれることも重要です。
(黒柳 洋弥)
※『名医のいる病院2024』(2023年12月発行)から転載
大腸がんの名医について
名医インタビュー
大腸がん治療のトップランナーが、これまでの実績、最新の治療法や研究などを語っています。
名医リスト
大腸がん治療で活躍し、「名医」として評判の高い医師について徹底独自調査を実施。その結果をもとに全国の大腸がんの名医67人をリストにてまとめました。大腸がんの可能性を指摘されその診断や今後の治療法について不安に思っている方、大腸がんを患い現在の医師の治療法に疑問を感じている方、いざというときの備えとして確認しておきたい方などにご利用いただき「不安の解消」の一助にければ幸いです。
大腸がん治療の医療機関について
消化器センター・内視鏡センター
消化管の中でも、日本人の患者数が増加し続けているのが大腸がん。しかし早期発見ができれば、根治を目指すことが可能で、最近では内視鏡や腹腔鏡を使った、低侵襲な治療も広く行われています。また、世界初のAI(人工知能)を搭載した内視鏡検査が登場しました。
治療実績ランキング
全国の医療機関4,424病院への独自のアンケート調査(1年間の手術・治療実績)に基づく大腸がんの全国・地方別の治療実績ランキングです。名医リストと同様に病院選び・医師選びにご利用いただき「不安の解消」の一助にければ幸いです。
注目医療機関
大腸がん治療に注力している医療機関へのインタビューです。