投稿日: 2024年1月10日 12:00 | 更新:2024年2月4日16:07

腰は体の要です
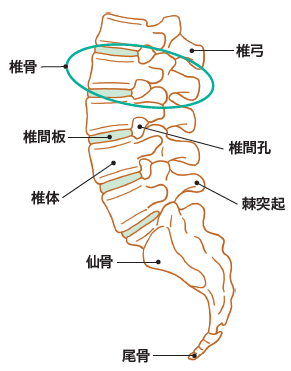
腰部は5つの腰椎から成り、その中には椎間板と呼ばれる軟骨組織が存在し、体の中心から前後左右に柔軟な運動を可能にします。腰椎には脊柱管という空間があり、神経がその中を通っています。腰椎を通る神経は、下肢の運動機能や感覚機能、排尿機能などを制御し、腰痛だけでなく足のしびれや痛み、膀胱直腸障害なども引き起こす可能性があります。また、仙椎・骨盤と互いに影響して体幹バランスを保持しています。
腰部は5つの腰椎から成り、その中には椎間板と呼ばれる軟骨組織が存在し、体の中心から前後左右に柔軟な運動を可能にします。腰椎には脊柱管という空間があり、神経がその中を通っています。腰椎を通る神経は、下肢の運動機能や感覚機能、排尿機能などを制御し、腰痛だけでなく足のしびれや痛み、膀胱直腸障害なども引き起こす可能性があります。また、仙椎・骨盤と互いに影響して体幹バランスを保持しています。
腰部脊柱管狭窄症
加齢による脊柱管の狭まりが痛みとしびれを引き起こす
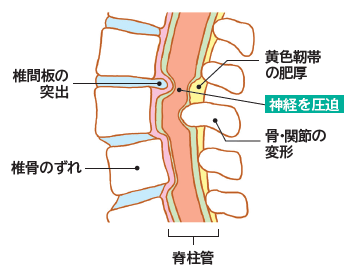
脊柱管狭窄症は、脊柱管が狭くなる疾患であり、その原因は椎間板や脊椎の変性、および脊髄の後ろにある黄色靭帯の厚み増加です。
脊柱管の狭窄により、馬尾神経や神経根が圧迫され、痛みやしびれが生じます。
椎間板や脊椎の変性は主に加齢によるものです。加齢により椎間板のクッション性が低下し、不安定になり、骨にかかる負荷が増え、変性が生じます。
脊柱管狭窄症の症状としては、腰や臀部、太ももの痛み、足のしびれなどが現れます。特に歩行時に痛みが生じ、休息することで症状が緩和する間歇性跛行(かんけつせいはこう)が特徴的です。
病態が進行すると、排尿や排便に関する問題が発生する場合もあります。
保存療法で効果がない場合は手術を検討
腰痛の治療方法として、最初に選ばれるべき方法は保存療法です。保存療法では、コルセットなどの特定の医療用具を使用して、特定の部位を安静にし、薬物投与により神経周辺の血流を改善して痛みを和らげます。さらに、神経やその周囲に局所麻酔薬を注入して痛みを軽減する神経ブロック療法や、ストレッチや筋力トレーニングなどの運動療法を行い、症状の悪化を防止し、改善を目指します。また、近年の神経因性疼痛薬は治療効果が高く、疼痛が強い場合は試してみるべきです。保存療法による効果が不十分であり、日常生活に支障を来す場合や症状の改善が見られない場合には、手術を検討することがあります。
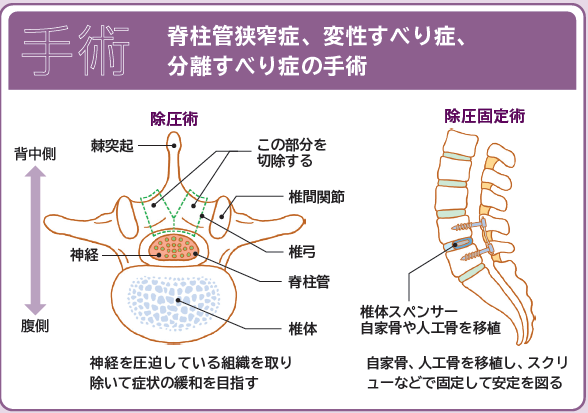
手術では、脊柱管内の神経に圧迫をかけている骨、椎間板、靭帯などの組織を取り除き、神経の圧迫を解除する除圧術が行われます。通常、除圧術により改善が期待できますが、腰椎のズレや不安定性が高い場合には、除圧術に加えてスクリューなどで固定する除圧固定術が行われることもあります。
予防の観点からは、股関節やひざの可動性が悪いと腰に負担がかかるため、風呂上がりにストレッチなどを行い、腰だけでなく股関節やひざの筋肉を柔らかくしておくことが良いでしょう。また、日常生活で姿勢に注意することも重要です。
主な治療法
◎保存療法
◎手術(除圧術、除圧固定術)
腰椎変性すべり症・腰椎分離症/分離すべり症
腰椎の前後方向への移動や分離が問題となることも
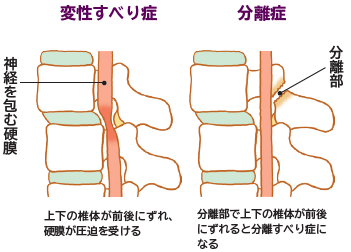
腰椎変性すべり症は、腰椎が前方にずれてしまう疾患です。この状態は、加齢による椎間板の変性や、椎間関節周囲の靭帯や筋肉の緩みによって引き起こされます。中高年(40~50歳程度)の特に女性によく見られ、主に腰椎の4番目に発生します。腰椎のずれにより、神経を包む硬膜が圧迫され、痛みが生じます。また、脊柱管狭窄の原因ともなります。そのため、腰椎脊柱管狭窄症と似た症状が見られます。具体的には、腰痛や臀部、太ももの痛み、足のしびれや歩行困難などが現れます。
腰椎分離症は、椎弓の関節突起の間の部分が割れ、椎弓と椎体の連続性が途絶える状態です。つまり、背骨の後ろと前の部分が離れてしまいます。この状態は主に腰椎の 5番目で発生し、分離した状態から椎体がすべってずれると、分離すべり症が生じます。これにより分離部・椎間孔部狭窄が引き起こされ、下肢神経痛の原因になります。
分離症の多くは、体が柔らかい10代の頃に、ジャンプや腰の回旋運動によって腰椎の後方部に亀裂が入り、反復的な腰椎のずれや回転によって引き起こされるとされています。腰痛や臀部、下肢の痛みが生じ、腰椎を後ろにずらした時に特に強くなる傾向があります。
しかし、分離症が存在していても、強い痛みや日常生活への支障がなく、生活を維持できる場合も多く見られます。
保存療法を試みた後手術の検討が進められる
まず、保存療法による経過観察を行います。この間、薬物療法や神経ブロック療法などの治療を数カ月間行っても改善が見られない場合、日常生活に支障を来す歩行や立位の制限がある場合、麻痺を来した場合には手術を考慮することになります。
手術には、主に除圧術と除圧固定術があります。除圧術は、体を動かすたびに、骨が動くような不安定性がない場合に選択されます。一方、不安定性が存在する場合には、除圧固定術が選択されます。
主な治療法
◎保存療法
◎手術(除圧術、除圧固定術)
治療法
神経の圧迫を除く除圧術と固定を加える除圧固定術/脊柱管狭窄症、変性すべり症、分離症、分離すべり症の手術
腰の手術は通常、「除圧術」と「除圧固定術」という2つの方法に大別されます。除圧術は、症状の緩和を目指すために、神経を圧迫している骨の一部や周囲の靭帯、椎間板の一部を取り除く手法です。具体的な手術方法としては、腰椎の椎弓の一部を切除して脊柱管を広げる椎弓切除術や、椎弓形成術などがあります。脊柱管狭窄症や変性すべり症で腰椎に顕著な不安定性がない場合に適用されます。
変性すべり症や骨の分離、すべりを伴う分離症・分離すべり症の場合は、脊柱管の圧迫を除去するだけでなく、除圧固定術が検討されることがあります。この手法では、除圧に加えて、患者自身の骨や人工骨を移植し、金属のスクリューなどで固定します。固定することで安定性が向上しますが、固定された部分の可動性がなくなり、腰椎の動きが制限されたり、隣接する椎間に負荷がかかりやすくなったりという側面もあります。
除圧術または除圧固定術を選択する際には、痛みやしびれの箇所、すべりの程度、椎間孔の狭窄の度合いなどを総合的に考慮して判断する必要があります。手術を検討する場合は、脊椎脊髄外科に専門化した医師の存在や、両方の手法に均等に対応できる経験豊富な医師がいるかどうかを確認することが重要です。また、不安な点があれば事前に医師に相談し、十分な説明を受けるようにしましょう。
腰椎椎間板ヘルニア
椎間板内の髄核の突出による神経圧迫
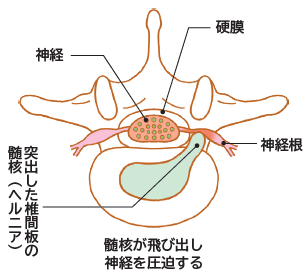
腰椎椎間板ヘルニアとは、腰椎椎体をつなぐ椎間板の外側の繊維輪が損傷し、内部の髄核が突出した状態を指します。この突出した部分が神経を圧迫することによって痛みが生じます。
この疾患は主に20~40代の人々によく見られ、広範囲の世代で発症します。原因としては、腰に負担をかける職業やスポーツにおける負荷、姿勢の悪さなどの生活習慣に加え、椎間板の老化による脆弱化などが挙げられます。
腰や臀部に痛みが生じ、しびれや痛みが足に広がり、力が入りにくくなるなどの症状が見られます。症状が進行すると、痛みを避けて体を傾けることがより頻繁に起こったり(疼痛性側弯)、重い物を持った時に強い痛みが生じたりします。
保存療法による改善を目指す治療の基本
脱出した髄核は数カ月後に自然に吸収されることがあります。このため、まずは痛みを和らげる薬物療法や神経ブロック療法などの保存療法を行い、改善を目指します。
痛みが強い時期には休息を取り、腰をサポートするためにコルセットを装着することが重要です。また、腰を温めることも有益です。痛みが軽減されたら、牽引や運動療法を検討することもあります。
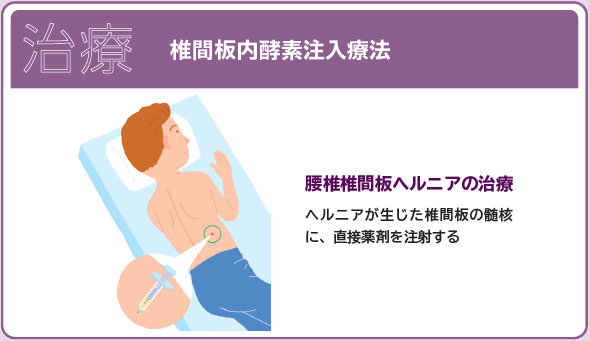
保存療法を2~3カ月試みても改善が見られない場合、手術も選択肢の一つとなってきます。下肢の無力感、麻痺、排尿・排便障害などが現れる場合には、速やかに手術を行うことが望ましいため、我慢せずに医療機関を受診しましょう。また、適応条件が満たされる場合には、手術ではなく罹患椎間板内に酵素を注入して治療する椎間板内酵素注入療法(ヘルニコア)を選択することも可能です。
治療後は再発を防ぐために予防にも力を入れることが重要です。筋力や柔軟性を向上させ、背骨の本来のS字カーブを維持するように心がけましょう。
主な治療法
◎保存療法
◎手術
◎椎間板内酵素注入療法(ヘルニコア)
治療法
低侵襲な内視鏡下手術で早期回復が望める/腰椎椎間板ヘルニアの手術
腰椎椎間板ヘルニアの手術は椎間板から飛び出し、神経を圧迫している髄核(ヘルニア)を直接取り除くことを目的としています。
さまざまな術式がありますが、Love法が一般的です。全身麻酔下で30~40mmほど背中を切開し、直視下もしくは、顕微鏡下で腰椎の一部や黄色靭帯を切除して神経を圧迫している髄核を摘出します。概ね手術後の翌日~翌々日に歩行できます。
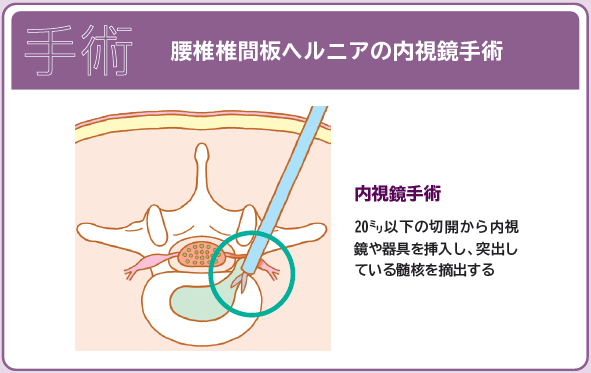
より低侵襲な手術として、内視鏡下で摘出手術を行う医療機関も増えています。内視鏡下椎間板摘出術(MED)では18~20mmほどの切開創から内視鏡や器具を挿入し、突出している髄核を摘出します。小切開で筋肉を大きく切らないため、術後の痛みが少なく、早期の回復が見込めます。手術翌日から歩行が可能になります。
経皮的内視鏡下椎間板摘出術(PED)では6~8mmの切開で内視鏡をヘルニアの部位に入れて、生理食塩水で潅流しながら、細い鉗子やラジオ波バイポーラなどの器具を用いてヘルニアを取り除きます。局所麻酔で行うことができ、より小切開ですが、2箇所以上の多椎間にヘルニアがある場合は1回の治療では取り除き切れないケースもあります。
内視鏡による手術は低侵襲ですが、高度な技術が求められ、一長一短な部分もあろうかと思います。医師の話をよく聞いて選ぶと良いでしょう。
治療法
酵素注射によりヘルニア改善が可能/腰椎椎間板ヘルニア
椎間板内酵素注入療法(ヘルニコア)は、薬物療法や神経ブロック療法による症状の改善が見られない場合に、手術とは異なる新しい治療法の選択肢として注目されています。
この治療法では、髄核が椎間板から飛び出している場合に、髄核内にヘルニコアという薬剤(一般名:コンドリアーゼ)を直接注射します。
髄核は水分を含んで膨らみ、保水成分を多く含みながらも弾力性を保っています。コンドリアーゼはこの保水性成分を分解する酵素です。ヘルニコアを適切な量注入すると、コンドリアーゼが髄核内の保水成分を分解し、水分による膨らみが適度に緩和されます。これにより、椎間板内の圧力が低下し、神経への圧迫が改善され、痛みやしびれが軽減されると考えられています。
治療は外来で行われる場合もありますが、経過観察のためには1泊2日の入院が必要な場合もあります。
ヘルニコアの使用には注意が必要で、皮膚症状(かゆみなど)、吐き気、視覚障害などのアナフィラキシー反応が起こる可能性があります。また、このアナフィラキシー反応のリスクを考慮して、ヘルニコア治療は一生に一度しか受けることができません。
腰椎の不安定性がある場合や、ヘルニアの形や位置によっては、ヘルニコアによる治療の適応がない場合もあります。
椎体圧迫骨折
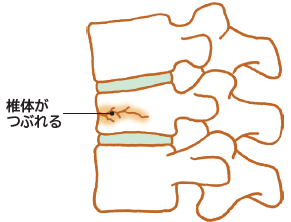
椎体圧迫骨折の特徴と症状
椎体圧迫骨折は、負荷によって腰椎を構成する円柱状の椎体がつぶれるように折れる状態を指します。この骨折は、外傷性によるものだけでなく、特定の受傷経緯が明確ではない場合も存在します。主に高齢の女性に多く見られ、骨粗鬆症による骨の脆弱化が原因で、軽い尻もちなどの些細なきっかけでも発生します。
多くの場合、骨折箇所に強い痛みを感じます。潰れた脊椎は元の形に戻らず、骨が癒合する際には潰れたままの状態で結合します。そのため、痛みが軽減された後も背中が丸くなったり、身長が低くなったりすることがあります。骨粗鬆症による骨折では、痛みなどの自覚症状が現れないこともよくあり、他者から「姿勢が悪くなった」と指摘されて初めて判明するケースもあります。
外傷性椎体骨折・骨粗鬆性椎体骨折の治療法と予防の重要性
多くの椎体圧迫骨折は、固定にはギプスや装具などを使用し、早期に歩行訓練を目指します。痛みを緩和するために鎮痛薬を処方し、骨の治癒が遅い場合には骨形成や治癒を促進する薬物療法を行います。
骨粗鬆症による軽度の骨折の場合、患部を固定するためにコルセットなどを使用し、負荷のかかる姿勢(お辞儀や前屈など)を避けて安静にすることで症状の改善が期待できます。しかし、同時に骨粗鬆症の治療も必要です。なぜなら、1カ所で骨折が起こると、他の箇所でも骨折が生じるリスクが高まるからです。したがって、予防のためにも骨粗鬆症の治療にも取り組む必要があります。
症状が改善する場合には、通常は2カ月ほどの保存療法で治りますが、改善しない場合や骨折部位が不安定であったり、椎体が脊柱管内の神経を圧迫していたりする場合は、手術を検討します。重症の場合には足が麻痺して歩けなくなったり、排尿障害を来したりすることがあります。手術には椎体形成術と脊柱固定術の2つの主な方法があります。
主な治療法
◎保存療法
◎手術(椎体形成術、脊柱固定術)
治療法
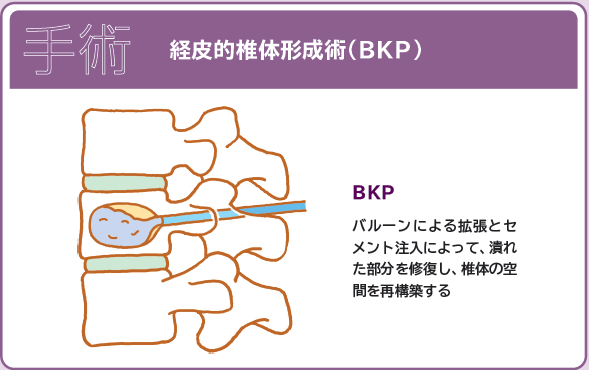
椎体形成術と脊柱固定術圧迫骨折の治療方法と注意点/椎体圧迫骨折
椎体形成術は、圧迫骨折によって損傷を受けた椎体内に骨セメントを注入して椎体を復元し、脊椎の安定性を回復させる術式です。
近年は、低侵襲な手法として経皮的椎体形成術(BKP)が行われています。BKPでは、局所麻酔を使用し、背骨の両側に約5mmの切開を行い、針を挿入します。骨折した椎体には、小さな風船のついた器具を挿入し、徐々に膨らませることで骨を元の形に戻します。風船を取り除くと、椎体内に空間ができるので、その空間に骨セメントを注入します。骨セメントは手術中に固まります。手術時間は約1時間です。手術の翌日から歩行練習を始めることができます。しかし、BKPで対応できない圧迫骨折も数多く存在します。
骨折だけでなく、脊椎の重度の変形や椎体の損傷による神経障害が合併している場合は、脊柱固定術による脊椎の固定が行われます。脊椎をスクリューやロッドを使用して固定し、上下の骨を安定させることで、脊椎再建、神経除圧を行います。どちらの手術方法を選択する場合でも、骨粗鬆症が存在する場合は、骨の脆弱性により連続骨折のリスクが高まるため、骨粗鬆症自体の治療にも取り組むことが非常に重要です。
成人脊柱変形
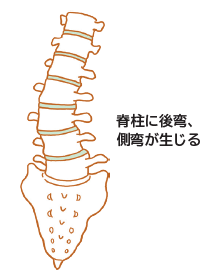
後弯と側弯が身体バランスに影響を与える理由と症状
成人脊柱変形は、中高齢者によく見られる状態であり、脊柱が前方や側方に変形してしまう状態を指します。脊椎が前に曲がることを「後弯」と呼び、横方向に曲がることを「側弯」と呼びます。両方の曲がりが同時に生じる場合は、「後側弯」と言います。成人脊柱変形は、加齢による筋肉の衰え、椎間板の変性、骨粗鬆症による椎体圧迫骨折などが原因となる場合や、小児期の側弯が遺残し、脊柱変形が進行する場合があります。これによって変性側弯症や変性後弯症という病態が発症します。
腰椎の後弯が生じると、体が前に傾く傾向が見られます。また、側弯も体が横に曲がり体幹の片方が出っ張ったりします。病態が進行すると、背中全体が大きく曲がり、体のバランスが崩れてしまいます。そのため、支えがないと立つことができず、歩行などの日常生活動作(ADL)が低下します。多くの場合、難治性腰痛を発症します。脊柱変形によって神経が圧迫されて、臀部や足に痛みを感じることがあります。また、腹部が圧迫されることで逆流性食道炎が引き起こされ、胸やけが発生することもあります。
腰椎変形症の治療方法と専門医の重要性
治療において、筋力の低下が重要な要因となっています。そのため、腹筋・背筋の筋力トレーニングやストレッチなどの運動療法が行われます。痛みが存在したり、骨粗鬆症や脊柱管狭窄症といった合併症があったりする場合は、それぞれに応じた薬物療法や神経ブロック療法などが行われます。運動療法や薬物療法による保存的な治療の効果が見られず、痛みや歩行障害、立ち上がりの困難さなどで日常生活が強く影響を受ける場合は、弯曲を矯正する手術が検討されます。腰の曲がりを “年のせい〟とあきらめてしまっている患者さんが多いことも問題です。変形や痛みで困っているようであれば、手術という選択肢があることを知っておいてもらいたいです。ただし、高齢による全身の健康状態が十分でない場合は、手術を回避するケースもあります。
背骨の変形を特殊な金属のスクリューやロッドを用いて支えて矯正・固定する矯正固定術は、高度な技術が必要です。治療法の選択や固定範囲については、専門的な知識を持つ脊椎脊髄疾患に特化した医師がいる医療機関を受診することをお勧めします。
主な治療法
◎保存療法
◎手術(矯正固定術)
※『名医のいる病院2024 整形外科編』(2023年10月発行)から転載
【関連情報】