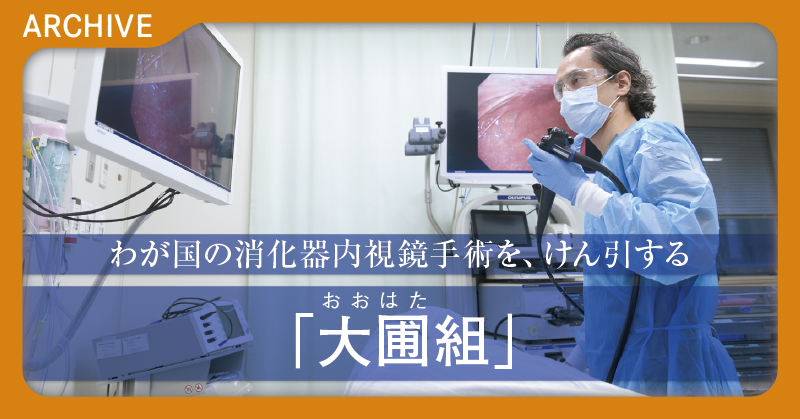
投稿日: 2024年2月22日 18:00 | 更新:2024年2月22日13:04

地方で進む医療過疎は、日本の喫緊の課題だ。そんな中、青森でへき地の救急医療に革新をもたらした医師がいる。その人、今明秀医師は、もともと外科医だった。なぜ救急医となり、立ちはだかる医療過疎の壁に風穴を開けるに至ったのか。その半生に迫る。
へき地医療の経験が大きな転機に
国内有数の規模を誇る救命救急センターが、青森県八戸市にある。その名も「八戸ER」。救命医なら知らない人はいないほどのその存在を八戸市立市民病院に作り上げたのが、今明秀医師だ。2017年に同院の院長に就任してからは、院長としての執務とともに、救命救急センターでの診療や指導にあたっている。院外では救急医に加え、外傷専門医や救急看護師の育成にも携わる。多忙な日々は想像に難くないが、取材のため同院へ赴くと、慌ただしさとは裏腹に、長身ににこやかな笑みを携えた今医師が応接室に現れた。
小さい頃から生き物が好きで、将来は生き物と関わる仕事をしたいと思っていた。「医師にならなければ、水族館の職員になっていた」と微笑む。高校生のとき、同級生が医学部への進学を決めたのをきっかけに、医学に興味を持った。自治医科大学を卒業後、故郷の青森県立中央病院で研修医として勤務する過程で、外科医になろうと決めた。「手術によってわかることや解決できることが多々ある。そんな外科が、自分に向いていると思いました」
臨床研修や診療所勤務などを経て、91年、下北郡大間町の国民健康保険大間病院に外科副院長として赴任した。本州最北端に位置し、医師は自分を含め3人だけ。その3人で、手術、外来、当直、往診など、あらゆることを行った。手術では外科だけでなく、内視鏡治療もこなした。救急医もいなければ、領域ごとの専門医もいないため、患者が救急搬送されれば脳も心臓もすべて診ていた。「いま思えば、東京などの都心部で行われる三次救急の構造そのものだった」と振り返る。この経験が、図らずも外科医である今医師が救急医としてのノウハウを会得する契機となった。
その後、青森県上北郡の公立野辺地病院外科副医長に着任。小規模な町に必要な医療体制は揃っており、地域の病気や怪我は、ほぼ網羅できていた。ただ、さまざまな症状を訴える患者が集まる総合病院でありながら救急医がいないため、救急患者も各科の医師が診ていた。しかし、救急医療の現場では、より迅速で総合的な判断が求められるのも事実だ。そこで、今医師の大間での経験が活きた。都心の三次救急のように、まず救急医が重篤な患者を診る。その役割を徐々に自身で担い始め、次第に脳神経外科や産婦人科など各科の医師の信頼を得て救急初期診療を任されるようになる。この頃から、「救急医になり、へき地の救急医療を変えたい」と考えるようになった。

救急医として生きる道を選ぶ
その思いが、今医師に「へき地の救急医療」に関する論文を書かせる。学会で発表すると、救急医療における名だたる医師から次々とリクルートされた。その中には、東北地方におけるドクターヘリ導入の立役者も含まれていた。
時を同じくして、当時、警察庁長官であった國松孝次氏が凶弾に倒れたという報道に触れる。日本医科大学附属病院に搬送された國松氏は、一時危篤状態に陥ったが必死の救命によって一命を取り留め、2カ月半後には退院している。当時の今医師は圧倒された。「なんと優れた病院だろう。一体どんな手術をするのか知りたい。そんな手術を自分もしたい」。そのとき、今医師の救急医としての道が拓けた。
手術を見学しに行くと、驚くほど多くの人が昼夜問わず活動していた。ここに学びに来ても、自分が手術を担当するのは難しいだろうと考えていたところ、ある医師に川口市立医療センターの救命救急センターを勧められた。外傷や大動脈瘤など、外科手術を要する症例も多いこの病院は自分に合っていると感じ、すぐに赴任が決まった。
今医師の着任後、搬送される救急患者は日に日に増え、5人の救急医で年に2千人もの重症患者を診ていた。重症の外傷に対しては、小関一英センター長(当時)と今医師の2人で対応し、2年後には若い医師を指導する立場にもなっていた。月10回の当直以外は常にオンコール状態という、ハードな救急医療の現場に飛び込んでも、「とまどいはなかった。あるのはやりがいだけだった」と言い切る。
とはいえ、今医師にとってはあくまで修行の期間だ。最初から、2年学んだら青森へ帰ろうと決めていた。しかし、小関センター長に、「もっと勉強し、救急指導医の資格を取ってから青森へ帰れば、青森県にまだいない救急医を育てられる」と言われ、さらに4年勤務した。その間に、当時の八戸市長と八戸市立市民病院長から、救命救急センター所長としてのオファーを受けた。他の病院からも誘いはあったが、自由な裁量とドクターヘリの導入支援を確約されたことで、心は決まった。

助からない命を助けることこそ本懐
04年に八戸市立市民病院に赴任し、翌年には臨床研修センター所長を兼務。研修医の教育も任された。着任当時、救急医は今医師一人だったが、指導は好評で徐々に研修医が増えていった。加えて、広報や研究発表を通じた情報発信に反応した救急医志望の若い医師が集まり出したことで、同院の「八戸ER」は一気に力を発揮した。そのマンパワーを生かしてさまざまな取り組みを行い、それを広報するという好循環が生まれ、八戸ERの名は全国区となった。
その後、ドクターヘリとドクターカーを導入。ERだけでなく、院外にいち早く出動し、緊急処置を開始する「病院前診療」を確立させた。さらに、16年には、心肺補助装置(PCPS)を載せて出動し、院外で手術ができる移動緊急手術室「V3」を開発した。
「ドクターヘリを飛ばせない夜間や冬場に、へき地で発生する重症患者の命を救うには、手術室を出張させればいい。そうすることで、今まで助からなかった人が助かる」
今後のへき地医療については、「へき地で初期対応をし、地方都市の大病院へ転送するという分業化が進むでしょう。しかし、救急医不足の地方都市では、そうした患者の受け入れ体制がまだ脆弱です」として、救命医の育成に力を入れる今医師。同院の救命救急センターでは若い医師に対し、自ら手本を見せながら熱心に指導する。その横顔には、厳しさと優しさが同居する。若い医師やスタッフが大勢いたのも印象的だ。今医師が見つめる「へき地医療」の未来には、限りない可能性がある。

※『名医のいる病院2020』(2019年9月発行)から転載
※【ARCHIVE】とは、好評を博した過去の書籍記事を配信するものです
※【ARCHIVE】とは、好評を博した過去の書籍記事を配信するものです