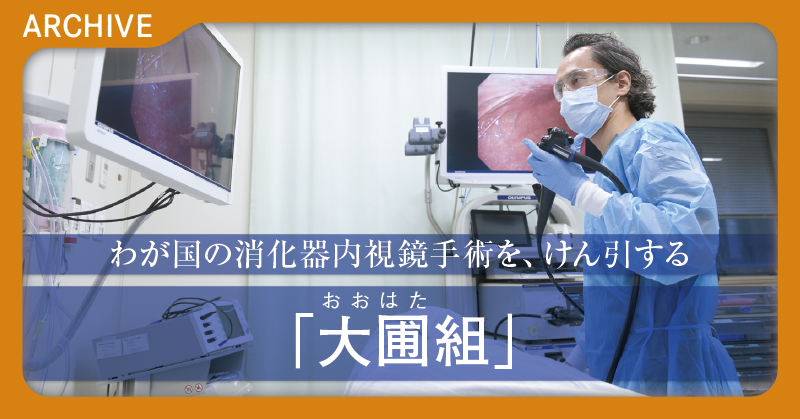
投稿日: 2024年4月23日 17:10 | 更新:2024年4月23日17:18

肝胆膵外科医のトップランナーであり、杏林大学医学部付属病院の肝胆膵外科診療科長・教授を務める阪本良弘先生に、治療におけるアプローチや消化器外科(肝胆膵外科)の未来へのビジョン、次世代の医師の育成方法、そして医師に求められる資質などを伺いました。
外科医としての成長 幕内教授との出会い
—肝胆膵外科の専門領域を選んだきっかけを教えてください。
医学部の6年生の時、信州大学で肝臓移植を始めた幕内雅敏先生が、次の東京大学第二外科の教授になるのでは、と噂されていました。
「ご存じ幕内三兄弟」と有名で、次男の雅敏先生は肝切除や肝移植が専門でした。これは新しいと興味を持ちました。
非常に勉強熱心で優秀な友人も多い中で、自分の才能を最も生かせるのは外科だろうと直感していましたし、患者さんの全身管理ができる診療科を選びたいという思いがありました。
父は精神科医で、杏林大学で助教授まで勤めていました。教授選考では御縁がなく、一家は兵庫県の甲子園に引っ越しました。それから40年、気が付くと私が杏林大学の外科の教授になっていたのですから、人生は不思議です。祖父も父の三兄弟も全員精神科医でした。自分には精神科の専門知識はありませんが、患者さんの心の変化には注意して診療したいと考えています。
幕内教授は、大変きびしい先生でした。江戸っ子でカラッとした性格で、怒るときは怖いのですが、全て理由がありました。それは、当時、高率だった肝切除の死亡率をゼロにするために必要なことであったと、今では理解できます。
学閥や年齢にはよらず、仕事の内容とやる気を評価してくれました。教授という肩書きを感じさせないほど、すべての人に公平に接していました。そんな姿がとてもカッコよかった。粗削りな若手であっても、やる気を見せると、気持ちを汲んで育ててくれました。癌研附属病院(現・がん研有明病院)や国立がん研究センター中央病院に紹介してくれたことをとても感謝しています。

外科医の視点 MISは適応を見極めて
—悪性腫瘍の外科治療について。
現代の固形がんによる死亡者数は、1位が肺がん、2位が大腸がん、3位が胃がん4位が膵がん、 5位が肝がん6位が胆道がんです(がん情報サービス がんの統計 2022)。
しかし、罹患者数あたりの死亡者数を算定すると、肝胆膵のがんは最も予後が不良であり、難治がんということになります。これらのがんは、外科手術だけではなかなか治療成績はあがりません。診断から治療までを、集学的治療の枠の中で、さまざまな診療科と協力して進める必要があります。
切除が可能な肝胆膵がんにおいて、外科手術は勿論重要ですが、 5年以内の再発率は、おおむね 70%程度見込まれます。つまり、切れば治るが理想であっても、現実には再発に対する治療も想定しておく必要があります。
杏林大学病院では、消化器内科、腫瘍内科、放射線科、消化器外科が協力してがん治療を進めています。腫瘍内科を独立した診療科として標榜している病院は、日本では少ないといわれています。がん専門病院や一部の大学病院に限られているのは、化学療法の専門家が欧米に比較して日本は少ないからです。これは、日本のがん診療の今後の課題かも知れません。
腹腔鏡下手術やロボット支援手術が導入され、外科医は競い合うように、新技術を取り入れています。術後の回復までの時間が短く、傷の大きさも小さいのが特徴です。我々も、肝臓の切除や膵臓の尾側の切除の一部、胆嚢摘出術に利用しています。
ただ、これらの低侵襲手術(MIS)を用いることと、患者さんのがんが治ることは別の問題です。勿論、術後の創痛や傷の大きさは、低侵襲手術の方が優れています。しかし、進行がんの治療に過度に適応しようとすると、手術時間が長くなり、外科医は疲労します。肝切除の術中の腫瘍の位置の認識には、術中超音波を使用しますが、開腹手術の方がはるかに容易で、外科医には安心感があります。MISは、施設ごとに適応を吟味して、慎重に導入することが求められています。
患者の声を大切に 傾聴と共感の医療
—若手の医師の育成に心がけていることは。
患者さんは自分たち医療者より人生の先輩という場合がほとんどです。私もだいぶ高齢者に近づいてきてはいますが(笑)、医局員にはそんな人生の先輩に対して、礼儀はわきまえるように指導しています。言葉遣いやちょっとした声のかけ方に医療者としての姿勢が表れます。医師は、患者さんに親切でなくてはなりません。自分が主治医だからといって、あたまごなしに患者さんを指導してもいけません。
忙しい日々の中で、ルーチンワークに追われすぎると、このような基本を忘れがちになり、どんどん患者さんを回そうとしがちです。ですから、時々ブレーキをかけるのも私の役割だと思っています。

難治がんへの挑戦 あきらめない治療
—この領域を選択した当時と現在、治療内容の違いといえば。
限られた外科医しか執刀できなかった時代から、肝胆膵外科医自体が標準化され、高度技能専門医などの制度が誕生しました。肝胆膵外科全体のレベルは随分と向上したと思います。解剖や疾患の理解も進み、腹腔鏡やロボット支援手術も進みました。手術中に用いる機器の進歩も大きく、出血の少ない、ストレスも少ない手術が安全にできるようになりました。
集学的治療も発達しました。特に直近10年間の化学療法の発達には目を見張るものがあります。切除が不能ながんに対して、化学療法後に行う手術をコンバージョン手術といいます。当科では、コンバージョン手術ができた膵がんの患者さんの5年生存率が80%を超えており、我々も驚いています。それは、化学療法に非常に反応のよい患者さんが選択されているからですが、それにしても10年前には考えられないことでした。
肝細胞がんに対する薬物療法には、近年、免疫チェックポイント阻害剤が加わり、切除が難しい患者さんの生存率が向上しています。当科でも、分子標的薬治療後の肝切除を経験しており、その効果を実感しています。
—治療などでのエピソードは、何かありますか?
まだ私が30代の中盤で、国立がん研究センターの肝胆膵外科のスタッフになったばかりのころでした。山梨県在住の60歳代の胆管がんの男性の患者さんの担当となりました。患者さんは他院で行なった術前の検査をきっかけに膵炎を併発し、膵臓の周囲には膿が溜まって組織が非常に硬くなっていました。膵頭十二指腸切除という大きな手術をしようとしたのですが、組織が硬くて進むことができません。私は、膿を排出する処置だけしてきました。がんを切除することはできませんでした。
それから3カ月、膵臓の炎症がひいてくるのを待ちました。そして、再び開腹し、なんとか膵頭十二指腸切除を完遂することができました。本人、家族にとても喜んでいただけたのを覚えています。
切除できなかった最初の手術の時、若いスタッフの私は、緊張し、強いストレスを感じていたのでしょう。後日、患者さんや家族から、「手術の説明のとき、阪本先生はとても怖い顔をしていたのよ」と笑顔で言われました。患者さんにすると、希望を抱いてがん専門病院の門戸をたたいたのに、希望が断たれたように感じられたと思います。
それから15年余。今でもその患者さんは再発なくお元気で、南アルプス市から、お手紙を下さいます。おいしい果物を送って下さることもあります。
手術は一度の不成功で諦めてはいけないと、肝に銘じるようになりました。
集学的治療の進化 薬物療法と再建手術
—患者・家族に対するケアは。
がん患者や家族の気持ちは、我々治療者には正確には分かってあげられないかも知れません。最大限、気持ちを推し量り、寄り添うことしかできません。私は今まで、患者さんから多くのことを学んできた。このことは拙著、『がんと外科医』(岩波新書)に記したので、良ければ読んでいただきたいと思います。
人は老いていつか亡くなるものです。だが、大切なのは家族との日常を取り戻すことだと考えています。明日も明後日も、家族と生きていけると思える平凡で時に退屈な毎日を送れることが、非常に尊いことではないかと、こと考えています。少なくとも外科治療においては、患者さんが治療を終えて、元の平穏な日常生活に戻れることを第一の目標にしています。
—生存率や術後成績の向上のために力を入れていることは。
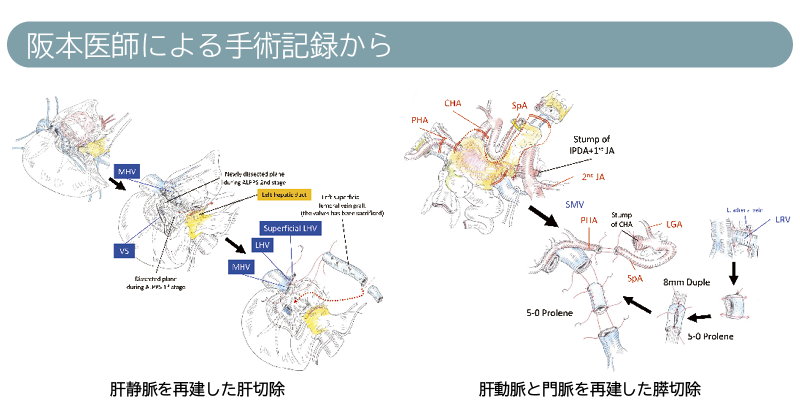
肝胆膵がんのすべてにおいて、薬物療法を利用した集学的治療は大切だと考えています。膵がんの切除では、化学療法後の切除を行なう場合に、動脈や門脈を切除してつなぎ直すこと(再建)が必要になることがあります。このような血行再建も積極的に行なっています(下図)。
肝切除では、切除後の残存肝の容量が少なすぎると、患者さんは肝不全という状況に陥り、亡くなってしまうことがあります。肝硬変の患者さんでは、肝機能に余裕がないため、特に気を付けなければなりません。我々は、残存肝の容量を確保するために、術前に血管を塞栓する、二期的に肝臓を切除する、術中に血管を再建する(下図)、などの方法を積極的に取り入れて、肝切除の安全性の向上をはかっています。
—先生からメッセージを。
高度な医療を必要とする疾患の治療には、さまざまな面で充実した医療機関を利用されるのが安心、ということは、前提としていえると思います。
その上で、外科手術を考慮するなら、経験症例数や方法によって外科医の技術には少なからず開きがあり、信頼できる医師を見つけることは大切です。
しかし、肝胆膵がんの70%は5年以内に再発する可能性があり、話は簡単ではありません。術後の補助療法の有無、補助療法を行なう体制などを確認していただき、通院可能な病院を選ぶことも重要です。
最初の治療は外科手術でも再発後の治療は化学療法ということはよくあります。そこまで考えて治療されるのがよい気がします。
外科医は技術を磨きます。現代では低侵襲手術を上手にできる医師が先進的医師ということになりがちですし、若い人も興味がある。しかし、低侵襲手術は、低侵襲で済む患者さんを選んで安全に進めて行くべきもので、進行がんであれば、開腹して複雑な手術をおこなうことが、不可欠です。また、低侵襲手術は、患者さんに頼まれて適応する場合は少なく、外科医から、患者さんに提案して行う場合がほとんどです。外科医の態度や心を見極め、納得をした上で、手術に同意をして下さい。患者と医師、一対一の対話から始まるものですね。
※『名医のいる病院2024』(2023年12月発行)から転載