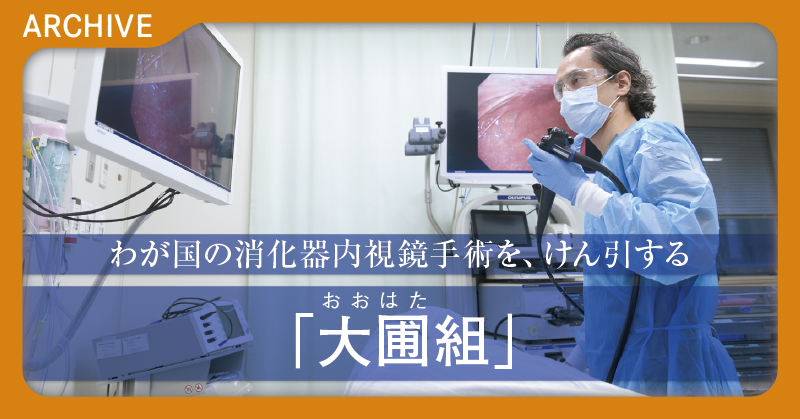
投稿日: 2024年4月24日 20:00 | 更新:2024年4月24日19:48

優れた指導者との出会いが医師としての飛躍につながった。心臓外科とロボット手術のエキスパート、東京医科歯科大学の藤田知之教授の人生は、さまざまな出会いに彩られていた。師から受けた恩を胸に、今、後進の育成に全力を挙げる。
一流の心臓外科医に育ててやる
—心臓血管領域を目指されたきっかけは何ですか。
大阪大1年生のとき、心臓外科の開拓者ともいうべき川島康生教授(当時)に出会ったからです。先生は『医学序論』という講義を持たれていて、最初の講義で「教科書に載っていることは自分で勉強しろ。オレは教科書に載っていない最先端のことを教えてやる」と話された。格好よかったですね。その迫力に魅せられ、心臓血管領域に進むことを決めました。
ただ、卒業時には循環器内科か心臓血管外科にするかで、悩みました。内科か、外科か。そのとき、澤芳樹教授(当時。後に医学部長)が私のところに来られて、「君を一流の心臓外科医に育ててやる」と説得されました。そこまでいわれれば、いやもおうもありません。意気に感じ、心臓外科を選びました。
—海外留学を二度、されていますね。
大学卒業後、阪大病院などで4年ほど修行した後、米国のコロンビア大学に3年半研究留学しました。いったん帰国し、2年後、ニュージーランドに臨床留学しました。
心臓手術は南半球が一番うまい
当時、「心臓手術は南半球が一番うまい」といわれていたんです。達人がいた。そうした人の手術を一度は見ておくべきと考え、オファーしました。オークランドのグリーンレーン病院です。そこにはデイビッド・ヘイドック先生とラドキビ先生という2人の巨匠がいました。2人とも1例以上の手術経験があり、速くてうまい。朝から夕方まで1日 4件の手術を涼しい顔で、こなしていました。
そうした「神技」を目のあたりにして、手術とは、どういうものか勉強することができた。2人とも医師だけでなく、看護師、臨床工学技士などからなる、いいチームを育てていました。チーム医療を実践していた。今でも2人が目標です。常に「彼らなら、どうするか」を考えながら、手術に取り組んでいます。
ただし、上手な手術を見ただけでは上手になりません。実際に直に指導してくださる人が必要でした。私の場合、帰国後、大学で松宮護郎先生(現・千葉大学教授)に鍛えていただいた。手術のイメージはできているんですが、思ったように手が動かない、針が動かないというときに松宮先生から細かい指導を受けることができ、自分なりの手技を確立することができました。
2009年から国立循環器病研究センターに勤務しました。心臓外科の手術が多い、日本でも屈指のハイボリュームセンター。そこで多数の手術を経験しながら、小林順二郎先生(後に同研究センター病院長)らに、いろいろと教えていただきました。振り返って見ると、そのときどきで外科医として優れた人・師匠に巡り合うことができました。感謝の念しかありません。
私自身も、師匠たちへの恩返しの意味を込めて、いい手術をするとともに後進を育てることに努めてきました。前職でも多数の人材を育てたと自負しています。日本中から腕自慢が集まってくるところでしたから、専門性の高い指導に力を入れました。
2023年2月から東京医科歯科大学に勤務しています。こちらは学生や研修医が対象ですので、医療・心臓外科の将来像を話しながら、各人が自身の方向性を考えられるようなヒントを与えたいと考え、接しています。

ロボット支援手術は患者にも医師にも優しい
—先生が特に力を入れてこられたことは何ですか。
私の生涯のテーマはロボット支援手術と重症心不全治療の2つです。手術支援ロボットは自律型の鉄腕アトムではなくて、操縦型のガンダム。操作する医師がいて、その人の意思通りに動きます。手でやるよりもロボット手術のほうが、おおむねクオリティーは高い。
モニター画像は鮮明で、スタッフ全員が情報共有できます。傷は小さく、骨は切らないし、筋肉も最小限しか切らないので、早期退院・社会復帰が可能。バレーボールの先生が退院翌週から熱血指導にあたっていました。患者さんにも医療者にも優しい治療といえます。
ロボット支援手術は累計で500例以上、行っており、日本ロボット外科学会から国際A級ライセンスの認定を受けました。心臓外科では現時点(2023年10月)でニューハート・ワタナベ国際病院の渡邊剛先生、同病院の石川紀彦先生、私の3人しかおりません。この3人は仲がよく、時折、食事をご一緒して心臓外科とロボットの未来に話を弾ませています。
ただし、ロボット手術一辺倒ではありません。現在、ロボット手術の保険適用は弁形成術に限られており、症例によっては開胸手術を実施しています。
人工心臓―脳梗塞の発生率は5分の1に
もうひとつのテーマは重症心不全の治療です。いろいろなアプローチがありますが、最も有効なのが一つは人工心臓治療、もう一つは心臓移植です。
前職では心臓移植を100例以上、人工心臓も300例以上、実施しました。日本はドナーの数が少ないので、希望者全員が心臓移植を受けられるわけではありません。人工心臓があれば移植までの期間を安全に過ごせますし、移植なしで残りの人生を生きていく人もいます。
例えば拡張型心筋症などでは心臓のポンプ機能が低下、血液をうまく送り出せなくなります。人工心臓を使うことで、そこを補うわけです。人工心臓の一番の弱点は脳梗塞を起こしやすいこと。血栓ができて、その血栓が脳内に移動、脳梗塞につながります。
ところが、最新モデルは電磁石で羽根を回すので軸がありません。通常は軸があり、羽根は動くが、軸は動かない。軸のところに熱が発生してタンパク質が変性、血栓ができます。最新モデルは真ん中が空洞。熱をためないので、血栓ができにくく、脳梗塞も起こりにくい。前世代に比べて脳梗塞の発生率は5分の1以下になりました。
移植を目的としない人工心臓治療で生きていく人も出てきました。先日も人工心臓をつけて父島に帰った患者さんがいました。都心部から約 980km。トラブルが起きたら助かりようがない。その人は、それでいいとおっしゃっていた。「それが人生です」と。リスクはありますが、人生・尊厳は守られます。ペンションを経営されていて、お客さんと一緒にご飯を食べたり、キャンプファイアーをしたり。楽しそうですよ。先日はパッションフルーツを送ってくださいました。
ただ、患者さんには補助人工心臓の取り扱いに習熟していただかなければなりません。最新技術が詰め込まれた人工心臓をコントローラーでコントロールしているわけですから、結構、取り扱いは難しい。バッテリー交換も必要ですし、アラームが鳴ったら対応しないといけない。
そのために、うちの教室の藤原立樹先生と臨床工学技士の星野春奈さんらがベンチャーと組み、患者さんが簡単に勉強できるように人工心臓の学習アプリを開発しました。説問を出して間違えると同じ内容を簡単な説問に直して出してくれる。説問の難易度を変えて記憶を定着させるアプリ。結構おもしろく、被験者にも好評です。
—東京工業大学と合併し、新大学として新たなスタートを切ることになりました。
いろいろな意味で楽しみですね。すでに心臓血管外科教室と東京工大の教室が連携し、体外式人工心臓の開発に取り組んでいます。ロボット手術のための練習機器の開発も行っています。実際のCT画像を取り込んで3Dモデルをつくり、術前のシミュレーションを行います。医工連携のひとつのモデルケースとなるよう、成果を出していきたいと考えています。
※『名医のいる病院2024』(2023年12月発行)から転載