投稿日: 2024年3月14日 18:00 | 更新:2024年3月14日18:41

iPS細胞とは、細胞を培養して人工的に作られた多能性幹細胞のことです。成熟した細胞を多能性を持つ状態に初期化することで、今後の再生医療や創薬研究に役立つことが期待されています。このiPS細胞を利用した臨床研究で、初めて応用されたのが眼科領域。そこで、その臨床研究の先頭に立つ神戸アイセンター病院の栗本康夫院長にお話を聞きました。
iPS細胞が初めて治療に応用されたのが「眼」
2007年、山中伸弥先生のグループがiPS細胞の作製に成功して以来、さまざまな病気の治療に活用できると期待されてきました。
このiPS細胞が初めて治療に応用されたのが「眼」です。これには2つ理由があります。まず加齢黄斑変性の治療に使用できる網膜色素上皮細胞をiPS細胞から作る方法がたまたま見つかったこと。
もう一つは「眼」という臓器の特徴にあります。「眼」は外界からの光を見る臓器ですから、逆に外から目の奥底の網膜まで見通すことができます。脳や他の内臓器とは違って、移植された細胞や組織をいつでも直接、詳細に見ることができ、大きな機械で撮影したり、その都度手術で開腹や開胸の必要がありません。万一、何らかの問題が起きても、レーザー光で処理するなど迅速に対応することができます。臓器としては小さいので、用意すべき移植細胞が比較的少なくて済みます。
こうして世界初の試みとして、2014年に当院の前身、先端医療センター病院で、加齢黄斑変性の患者さん自身の細胞から作りだしたiPS細胞を使い、網膜色素上皮細胞に分化させて、機能低下した色素上皮細胞の代わりに移植しました。
現在は網膜視細胞と網膜色素上皮を臨床研究中
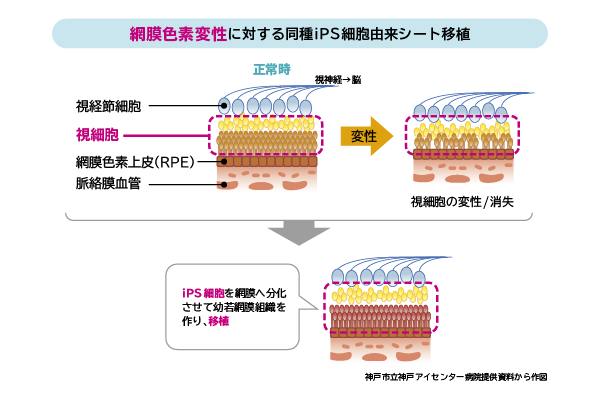
現在、主に臨床研究を行っている疾患が2つあります。そのひとつが網膜色素変性です。この疾患は国の指定難病の一つであり、罹患者数は4000~8000人に一人といわれています。厚生労働省による難病医療受給者証所持者数(2019年度)は2万3263人です。成人の視覚障害原因疾患としては緑内障、糖尿病網膜症に次ぐ第3位となっています。
病気の進み方には個人差がありますが、通常、最初に夜間や薄暗いところで目が見えにくくなる症状が現れます。その後、視野狭窄が少しずつ進行し、最終的には完全失明に至る可能性もある疾患です。
現時点では確立された治療法はなく、遺伝子治療や薬剤治療、人工網膜などの研究が国内外で行われていますが、効果的な治療法は、まだ出てきておりません。
そこで、3年前から患者さん2人にiPS細胞から作製した網膜視細胞を移植することにより、視機能を回復させる新しい治療法の開発を目指して、この臨床研究を進めています。具体的には、iPS細胞から視細胞を多量に含む立体的な網膜組織(網膜シート)を作製し、患者さんの網膜に移植しました。
網膜色素変性は遺伝性の疾患のため、患者さん本人のiPS細胞は使用できないので、他人のiPS細胞を使用し、製造した網膜シートを移植しました。移植したといっても、非常に小さなものなのです。できればもう少し広い範囲を大きいシートでカバーしたかったのですが、大きい視細胞のシートを作る技術がまだなかったのです。また大きなシートを網膜下へ安全に挿入する技術もありませんでした。とにかく、まずは移植した網膜シートをしっかり定着させたいと考えていました。
その後の経過ですが、順調に推移しておりますので、安全性については確認できたとは思っています。
RPE不全症に対してもその効果を研究中
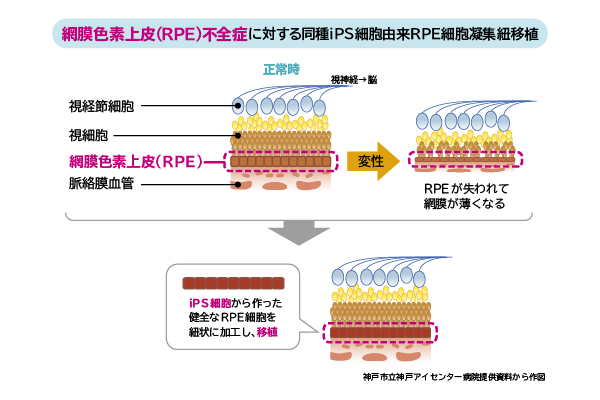
もうひとつの疾患が網膜色素上皮(RPE)不全症です。網膜色素上皮(RPE)細胞とは、網膜の外側にあり、網膜を保護する役目を持つ細胞です。RPEの機能が低下すると、網膜が弱って視力、視機能が低下します。前述の通り、われわれが加齢黄斑変性の患者さんにiPS細胞でつくった網膜色素上皮の移植を実施したところ、経過は安定していました。そこで、この網膜色素上皮を利用することを考えました。
これまでのRPE細胞移植では、安全性を確認することが主目的でしたが、この臨床研究の主な目的としては、RPE不全症に含まれる病気のうち、どの病気にRPE細胞移植の効果が期待できるかを調べることと、移植の効果を調べるために行う検査方法についても評価します。
今回の研究でも、京都大学iPS細胞研究所(CiRA)で事前に作製し、十分に細胞の特性と安全性が確認されている同種(ヒト)iPS細胞をRPE細胞に変化させたものを使用します。その細胞を患者さんの眼に移植しました。
ただこれまでの移植の仕方は、RPE細胞シートあるいはRPE細胞を含んだ細胞懸(けんだく) 濁液を網膜下に入れる方法をとってきたのですが、シートは手術侵襲が大きいけれどもしっかり定着するのに対して、細胞懸濁液の移植は手術侵襲は軽いものの逆流が起こってしまう。いろいろな方法を試したのですが、どうしてもうまくいきません。
そこで、iPS細胞で作製したRPE細胞をひも状に加工して眼内に入れることにしました。ひも状にすることで、入れやすくなりましたし、細胞懸濁液の逆流の心配もなくなりました。切開創もかなり小さくなりましたので、低侵襲な手術で済むようになりました。
網膜色素上皮の疾患は非常にたくさんあって、中でも遺伝性の網膜色素上皮の病気については、個々の疾患の患者数はとても少ないのです。なので、疾患一つひとつに臨床試験を行っていたら、予算的にも人員のリソース的にも、難しいのです。多くの疾患をある程度まとめて臨床試験を行えば、iPS細胞治療の適応を多くの網膜疾患へ速やかに広げることができます。
まずは先進医療に そして保険収載へ
眼科におけるiPS細胞による再生医療は、すでに患者さんに治療を行っているわけですから、実用化の段階に入っているとはいえます。ただ今は臨床研究なので、ごく限られた患者さんしか受けることができません。
そこで先進医療として認可を受けるべく、厚生労働省とも相談を進めています。先進医療は、研究段階ではありますが、臨床研究と比べれば、よりたくさんの患者さんに再生医療を提供できます。そして、先進医療として実績を積み上げて、ゆくゆくは保険収載を目指しています。できるだけ早く先進医療に認可されればと考えています。
網膜の内装の疾患治療へ さらなる研究を続ける
網膜の再生医療というのは、外層から徐々に内層に向かって治療開発が進んでゆくと考えています。となると、脳に神経信号を送る網膜神経節細胞の疾患にゆくゆくは取り組まなければなりません。その最たるものが、日本人の失明原因第1位の緑内障ということになります。
ただそこまでたどり着くには、あと10年以上はかかるでしょうね。そのころには、次の世代にバトンタッチしているとは思いますが。それでもさらに網膜の内層に入っていって、全ての網膜細胞を再生治療できるようになればと思っています。
また目の病気の研究は、いわゆる健康寿命に深く関わるものだと思っています。人間は外界の情報の9割は目から得ているといわれています。他の動物と比較しても、かなり優れた視力を持っています。それが高齢化とともに失われるのは、寿命が延びても非常につらいものですので。
※『名医のいる病院2023 眼科治療編』(2023年3月発売)から転載
【関連情報】